En este post describo las causas más frecuentes de ulceraciones debajo de las bases en prótesis parcial removible (PPR), probablemente el problema más habitual y a la vez el que supone más quejas por parte del paciente portador de PPR. En próximos posts abordaré otros dos problemas durante el mantenimiento de la PPR, la movilidad de pilares y la pérdida de retención identificando las posibles causas y cómo resolverlo.
Si tenemos presente que la PPR la podemos dividir en dos grandes grupos, PPR a extremo libre (que incluye las clases I y II de Kennedy) y PPR intercalar (que incluye las clases III y IV de Kennedy), los problemas de ulceraciones son muchísimo más frecuentes en PPR a extremo libre ya que se trata de una prótesis con soporte mixto, es decir, dentomucosoportada. En PPR a extremo libre, el soporte mixto inducirá con el tiempo una reabsorción de la cresta que dará lugar a una rotación de la PPR. El eje de giro de esa rotación se situará a nivel del tope oclusal del pilar adyacente al extremo libre. Al principio de llevar la PPR el paciente apenas notará esa rotación ya que el ajuste de la base a la mucosa subyacente es bueno, pero a medida que se va reabsorbiendo la cresta se producirá una desadaptación de la base y aparecerá la rotación citada. Un hecho que hay que tener presente es que la rotación generada en estos casos de clases I y II de Kennedy es mucho más probable en la mandíbula que no en el maxilar superior ya que los conectores mayores maxilares se apoyan en el paladar y disipan más y mejor las fuerzas generadas por la citada rotación, por ello, habitualmente las complicaciones son más frecuentes en PPR a extremo libre mandibular.
Es por todo ello, que dedico este post a la PPR a extremo libre, aunque algunas situaciones podrán darse en la PPR intercalar.
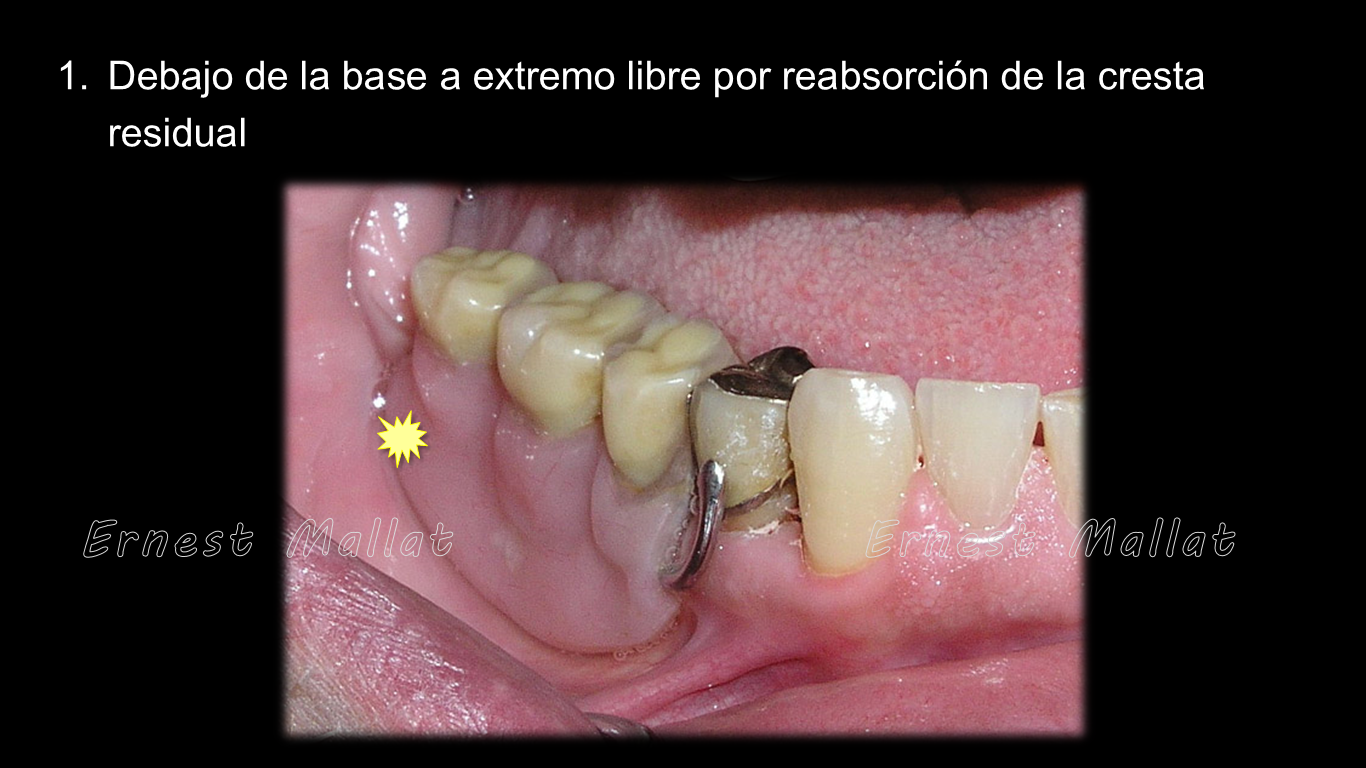
1.Debajo de la base a extremo libre por reabsorción de la cresta residual
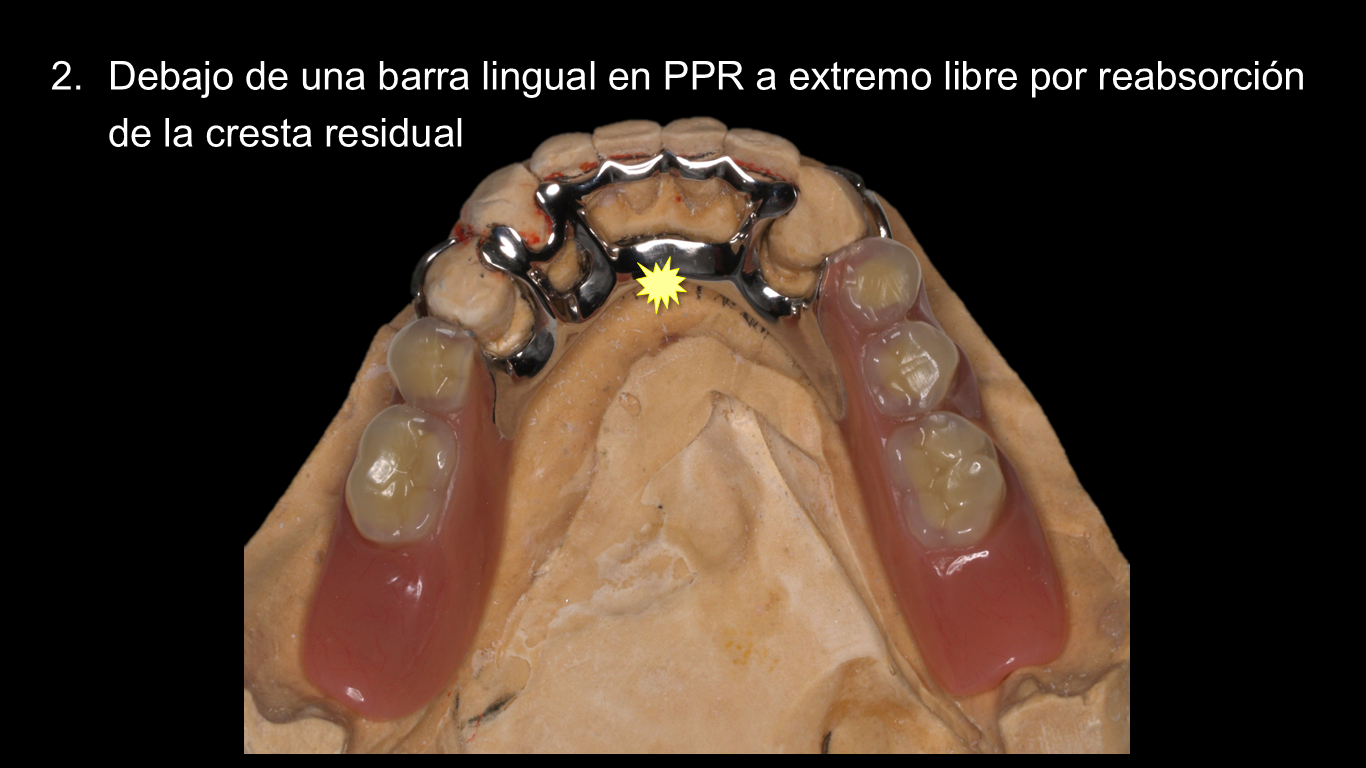
2.Debajo de una barra lingual en PPR a extremo libre por reabsorción de la cresta residual
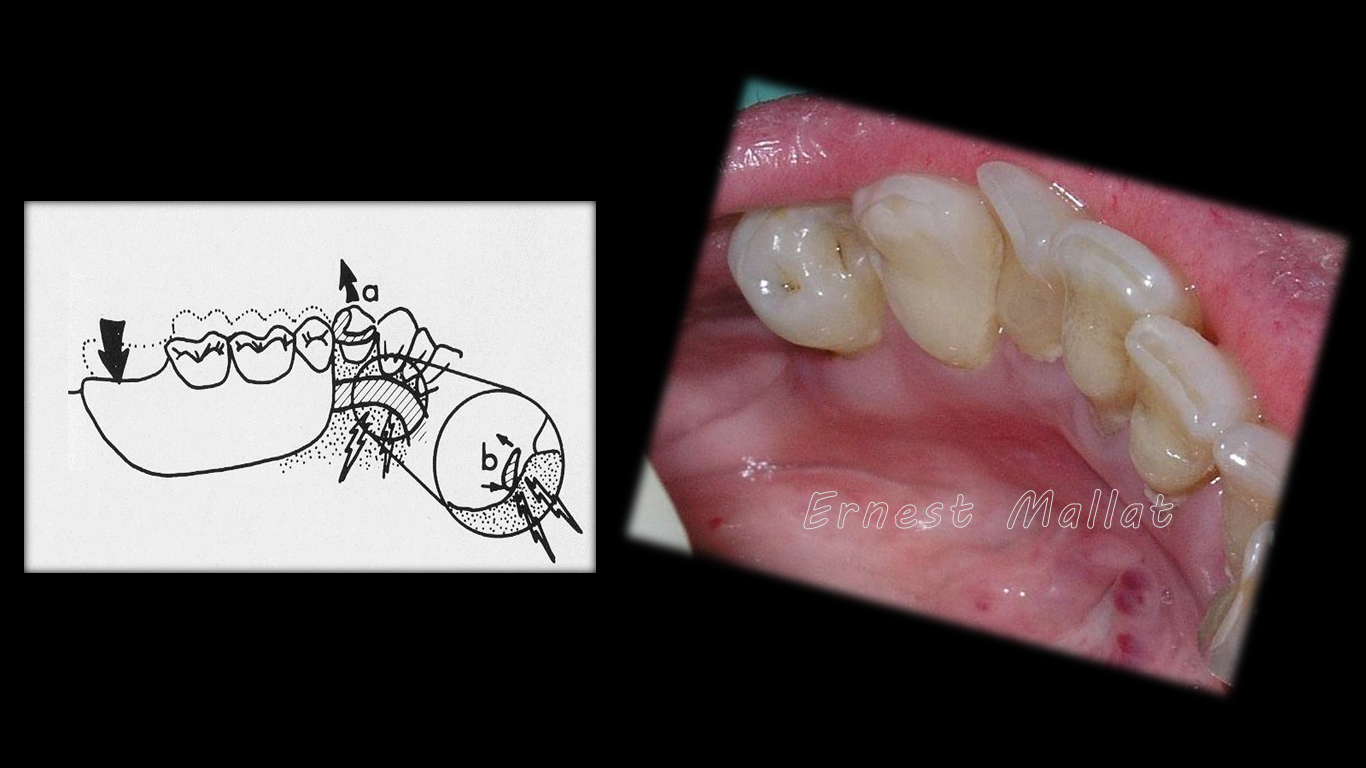
En fases iniciales aparecerá un enrojecimiento que reproducirá en forma y ubicación la parte de la barra lingual que presiona en exceso. En esta imagen se puede comprobar el enrojecimiento correspondiente no sólo al conector mayor sino también al conector menor entre canino y primer premolar y también al conector que viene de la base por distal del primer premolar.
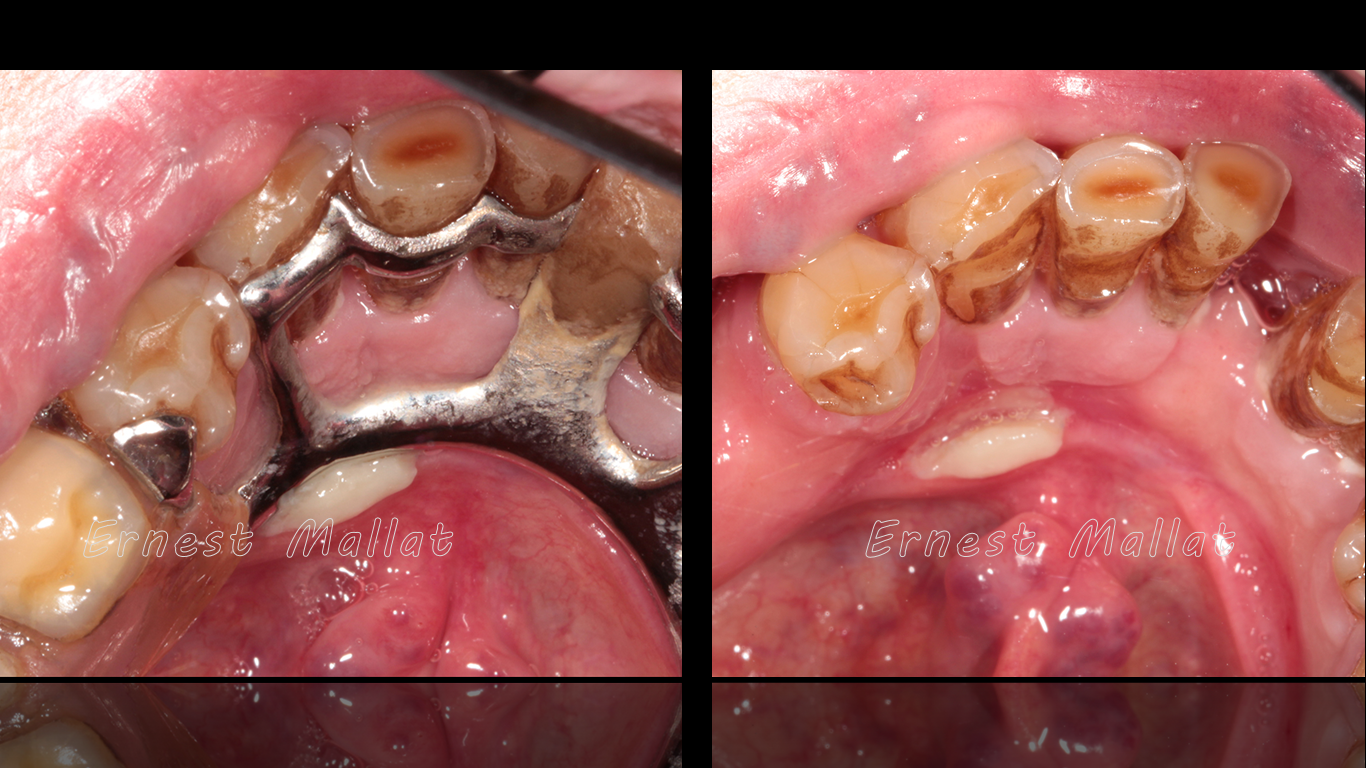
Si transcurre mucho tiempo en el que la barra lingual ha presionado sobre la mucosa, se pasará del enrojecimiento de la mucosa a la aparición de una úlcera por decúbito. En este caso se puede observar como no sólo está presente la úlcera sino que también presiona el resto de la barra lingual, el conector menor situado en mesial del primer premolar y también la base metálica que soporta el incisivo inferior.
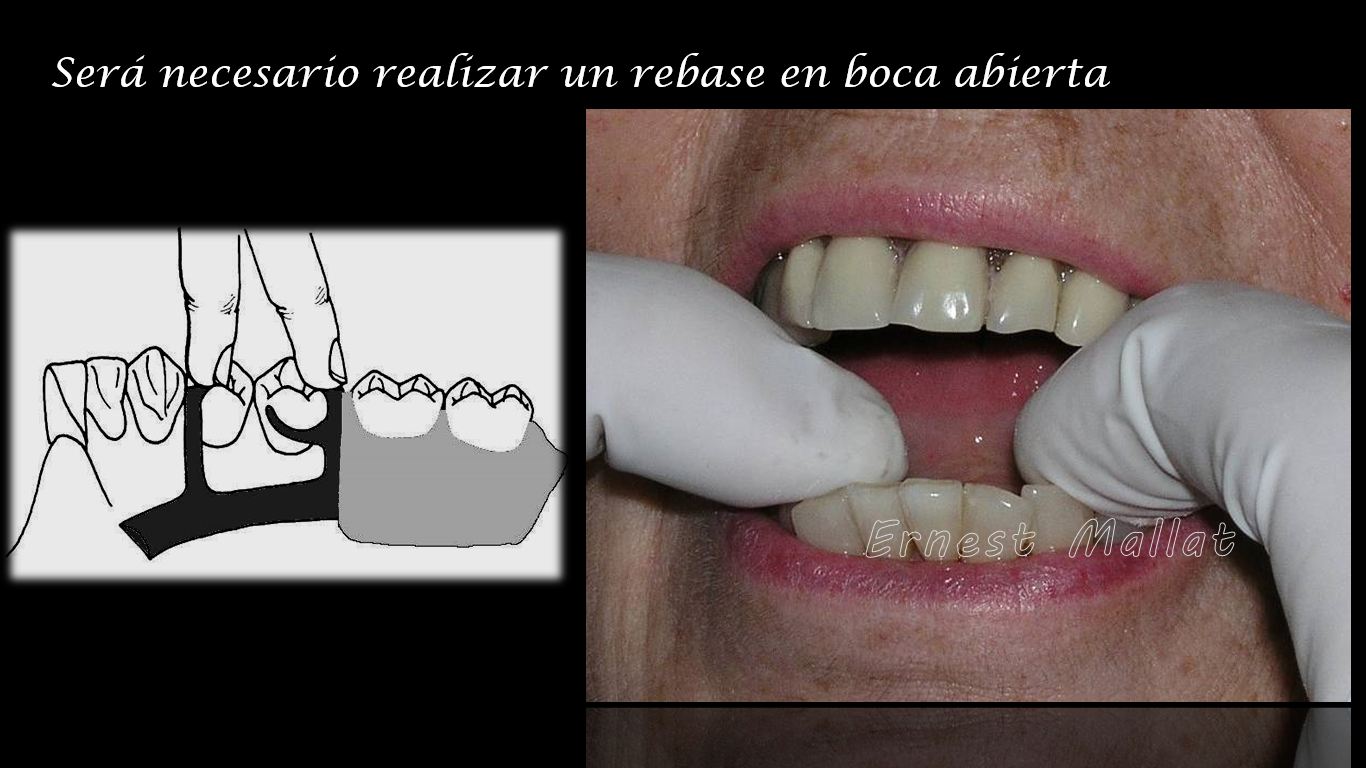
Para resolver esta situación será necesario realizar un rebase en boca abierta, siguiendo el procedimiento descrito en el post “¿Cómo realizar correctamente rebasados en PPR a extremo libre?».
La única referencia clara para proceder al rebasado de la prótesis de manera que se lleve a cabo manteniendo la posición correcta de la prótesis en relación a los dientes es apoyándonos en los topes oclusales y barra Kennedy (en caso de que ésta esté presente). De esta manera, situaremos la PPR en base a las únicas referencias fiables que quedan en la arcada, los lechos de los topes oclusales y de la barra Kennedy. Por tanto, el rebasado en los casos de extremos libres se realizará siempre en boca abierta, nunca en boca cerrada.
3.En la cresta o en el flanco, por un contacto excesivo en máxima intercuspidación
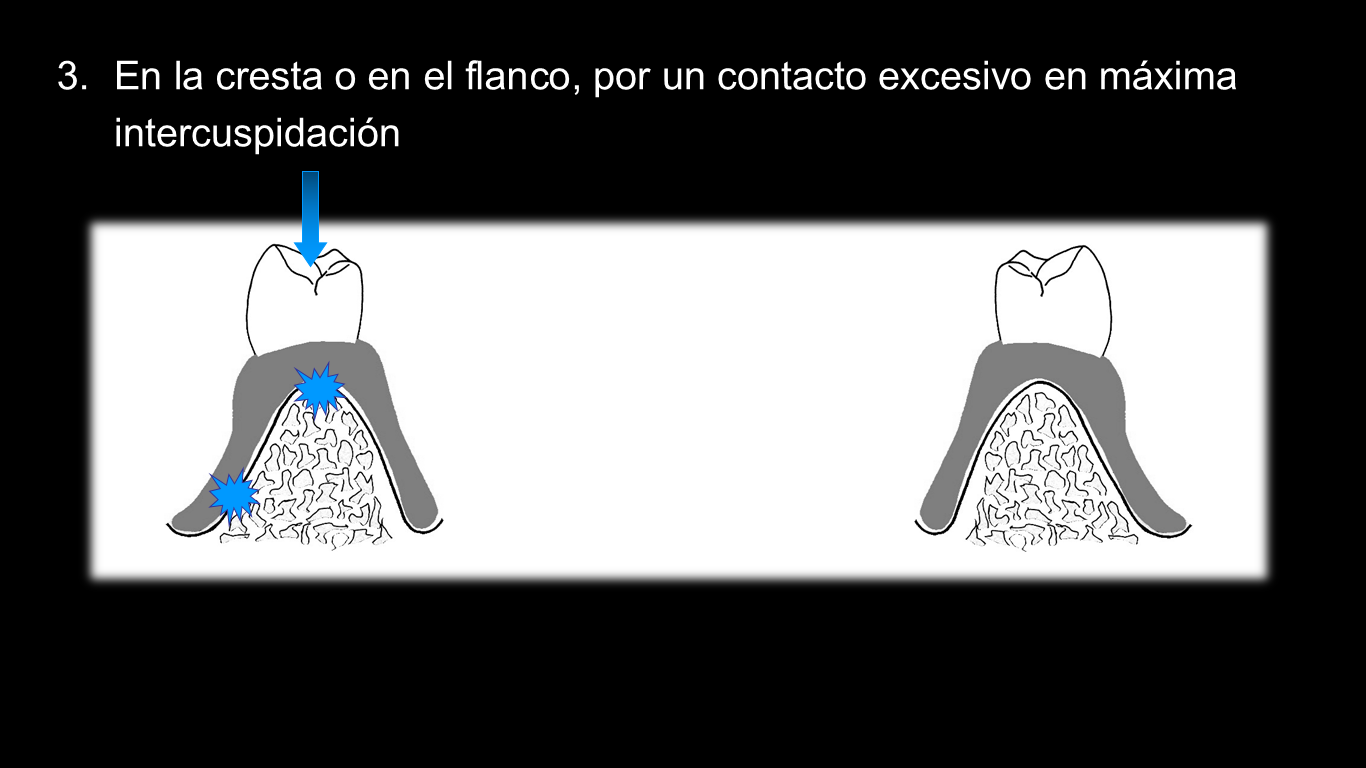
El paciente, en estos casos, suele referir un dolor al masticar, pero al ocluir sin interponer alimento no le molesta. De hecho, siempre dice que sólo le molesta al comer. Además, el paciente suele precisar que le molesta cuando come principalmente alimentos duros (corteza de pan, patatas fritas…) mientras que si come alimentos blandos no molesta. Siempre que el paciente describa esta situación, se trata de un problema de oclusión, nunca de un problema en la base de la PPR.
Me he encontrado en algún caso en que la molestia no aparece debajo de la base sino en la encía que queda por distal del pilar, ya sea sobre la cresta ya sea en la parte anterior del flanco. Esto es debido a que el exceso de contacto en máxima intercuspidación provoca una rotación de la base y da lugar a un pinzamiento de la encía distal del diente pilar o, si la parte anterior del flanco vestibular está muy ceñido a la encía, se ejerce una presión excesiva sobre la encía vestibular . En ambos casos no aparece una úlcera sino un enrojecimiento de la encía.
Como se ha cometido el error en la identificación del factor causal, la oclusión, el problema persistirá pero con el agravante que la superficie sobre la que se distribuye esa sobrecarga se habrá reducido (debemos tener presente esa fórmula física de Presión=Fuerza/
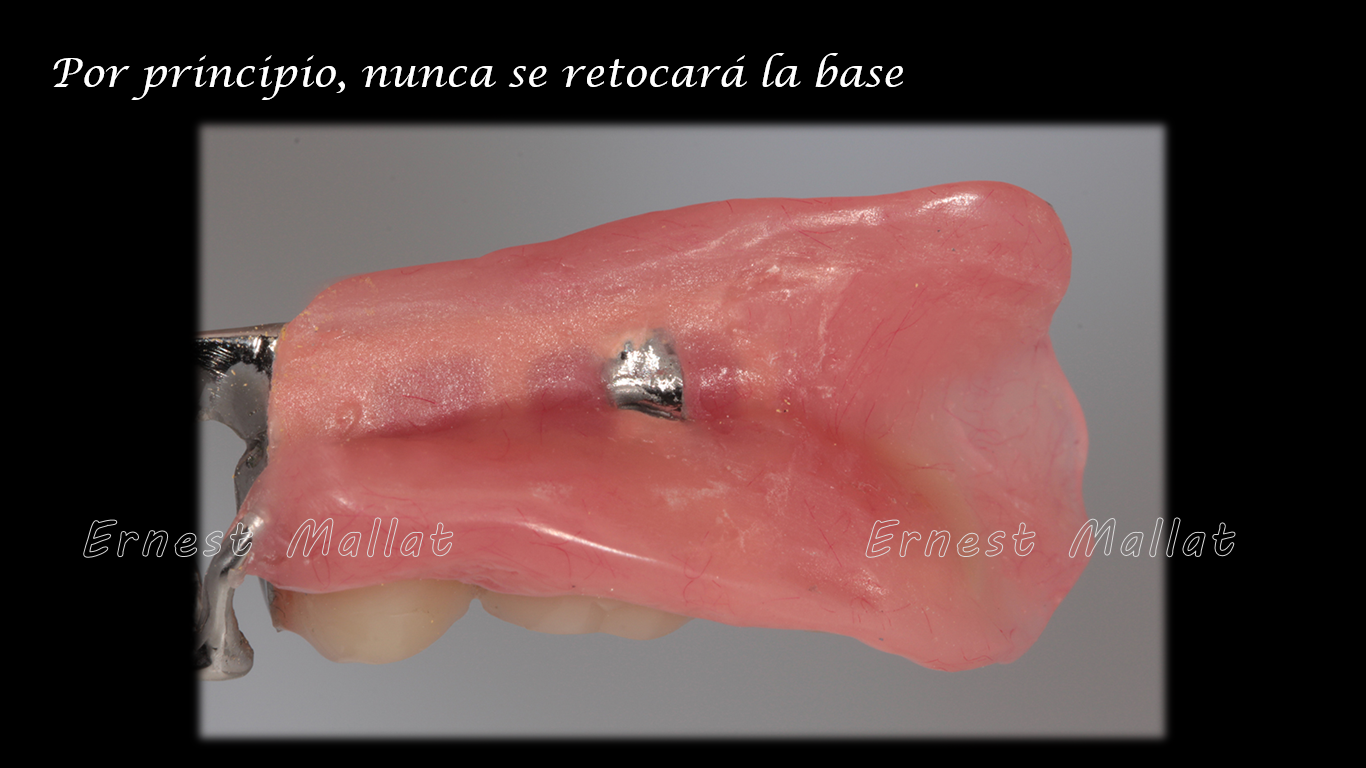
Sólo podría ser la base la responsable en caso de que no se haya tomado correctamente la impresión y se haya ejercido presión sobre la mucosa (se haya realizado una impresión funcional deformando la encía a nivel del extremo libre en lugar de una impresión anatómica) o en caso de que en el modelo sobre el que se ha fabricado la PPR presente un poro en la escayola en la zona de la base mucosa (entra la resina dentro del poro y aparece en la base de resina en positivo).

Por todo ello, es fundamental utilizar siempre papeles de articular muy finos (8-12 micras o, como máximo, de 20 micras) cuando se proceda a realizar el ajuste oclusal de una PPR a extremo libre. De esta manera, en el momento que aparezcan contactos tanto en los dientes de resina como en dientes naturales, la diferencia entre ambos se situará sólo en el rango de las 8-12 micras.
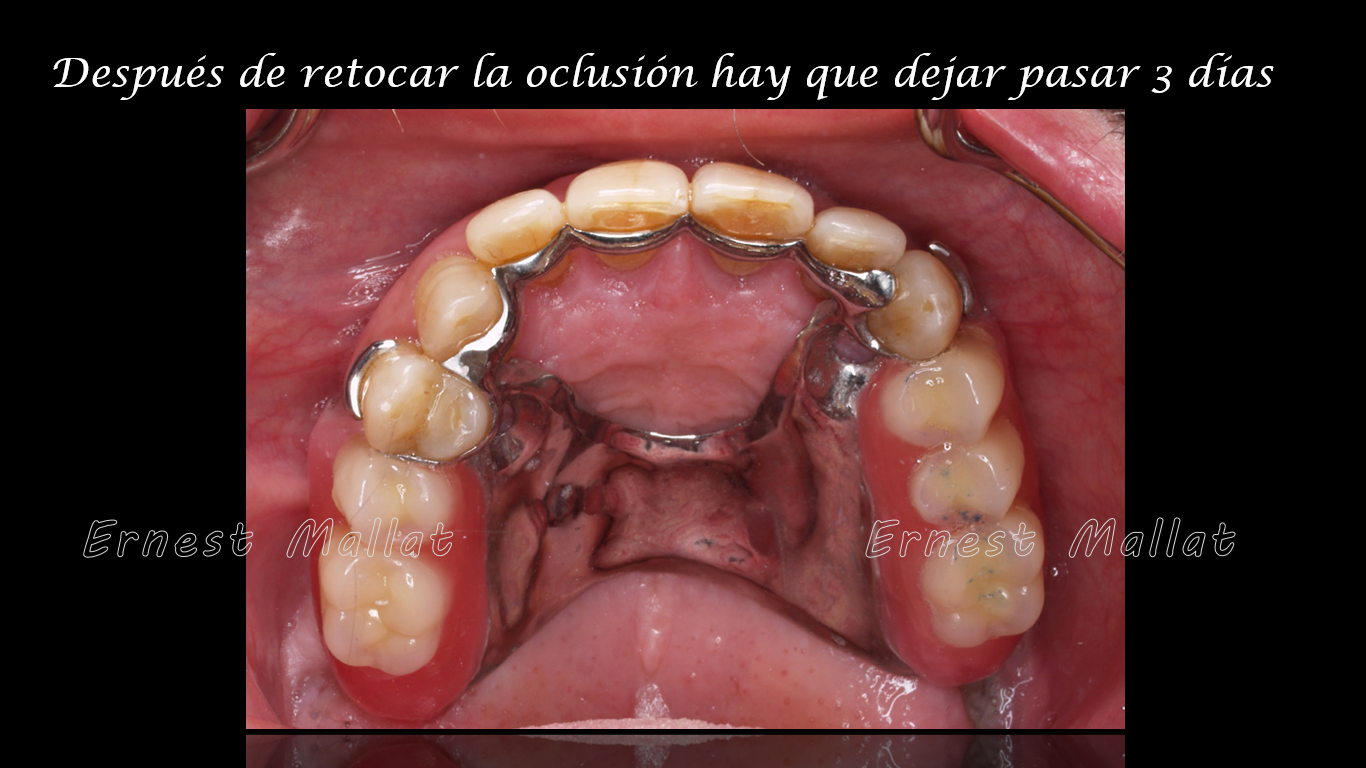
Es importante que al paciente al que se le coloca una PPR a extremo libre se le diga desde la primera cita en la que tomamos la impresiones de estudio, que el día de colocación de la PPR terminada en boca estaremos a mitad de tratamiento, con el objetivo que asuma que después de colocarla nos deberemos ver 2-3-4 citas más para acabar de afinar la oclusión. Hay veces que a la primera todo va bien, pero no se lo debemos decir al paciente ya que entonces será esa su referencia.
4.Debajo del flanco, por un contacto en máxima intercuspidación en una vertiente externa de una cúspide vestibular
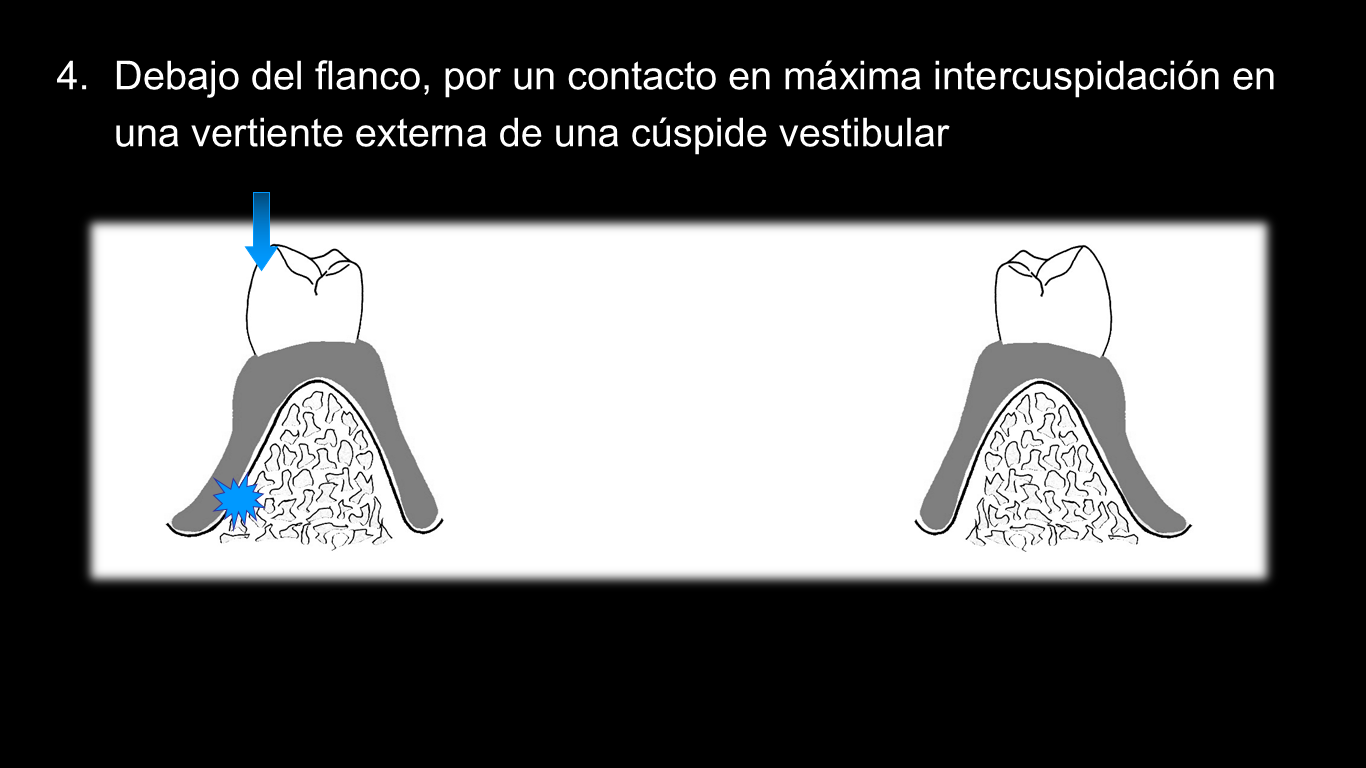

Por este motivo, cuando se realiza el ajuste oclusal, es fundamental eliminar cualquier contacto que aparezca en las vertientes externas de cúspides vestibulares de las PPR mandibulares y dejar los contactos exclusivamente sobre las cúspides vestibulares, tal y como se muestra en la imagen.
5.Debajo del flanco por montar los dientes fuera de cresta mandibular (por contacto excesivo contralateral)
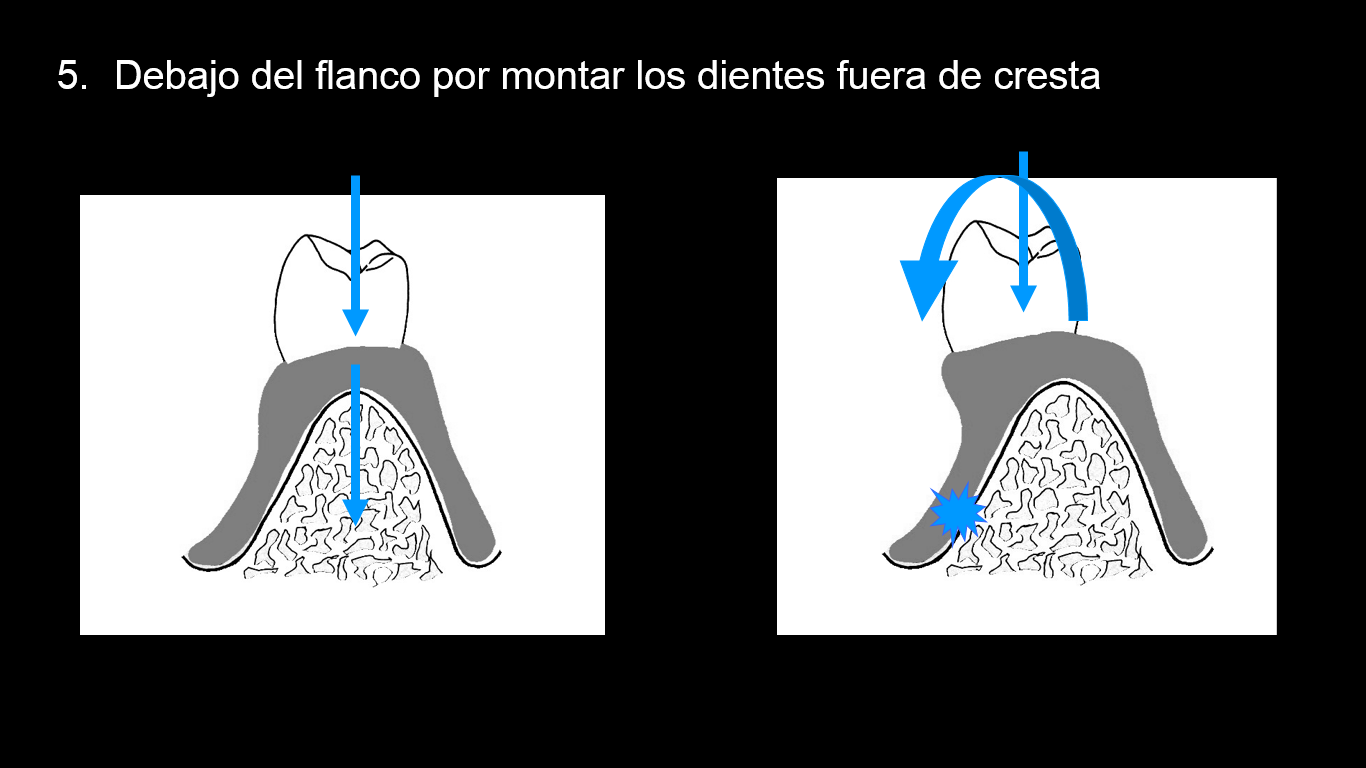
Si se ha montado fuera de cresta, por ejemplo el 44, cuando el paciente mastique por el lado derecho y la comida impacte sobre la cúspide vestibular del 44, al estar fuera de cresta, la prótesis basculará y rotará hacia el lado derecho produciéndose una presión del flanco de la base sobre la encía adherida vestibular del 44. Además, la basculación generará un ascenso del lado Izquierdo de la PPR lo que, de forma repetida, llevará a un aflojamiento del gancho retentivo del lado izquierdo. Esta pérdida de retención se producirá en un periodo de tiempo relativamente corto (semanas).
6.En el Síndrome combinado de Kelly (prótesis completa superior y prótesis parcial removible inferior a extremo libre bilateral)
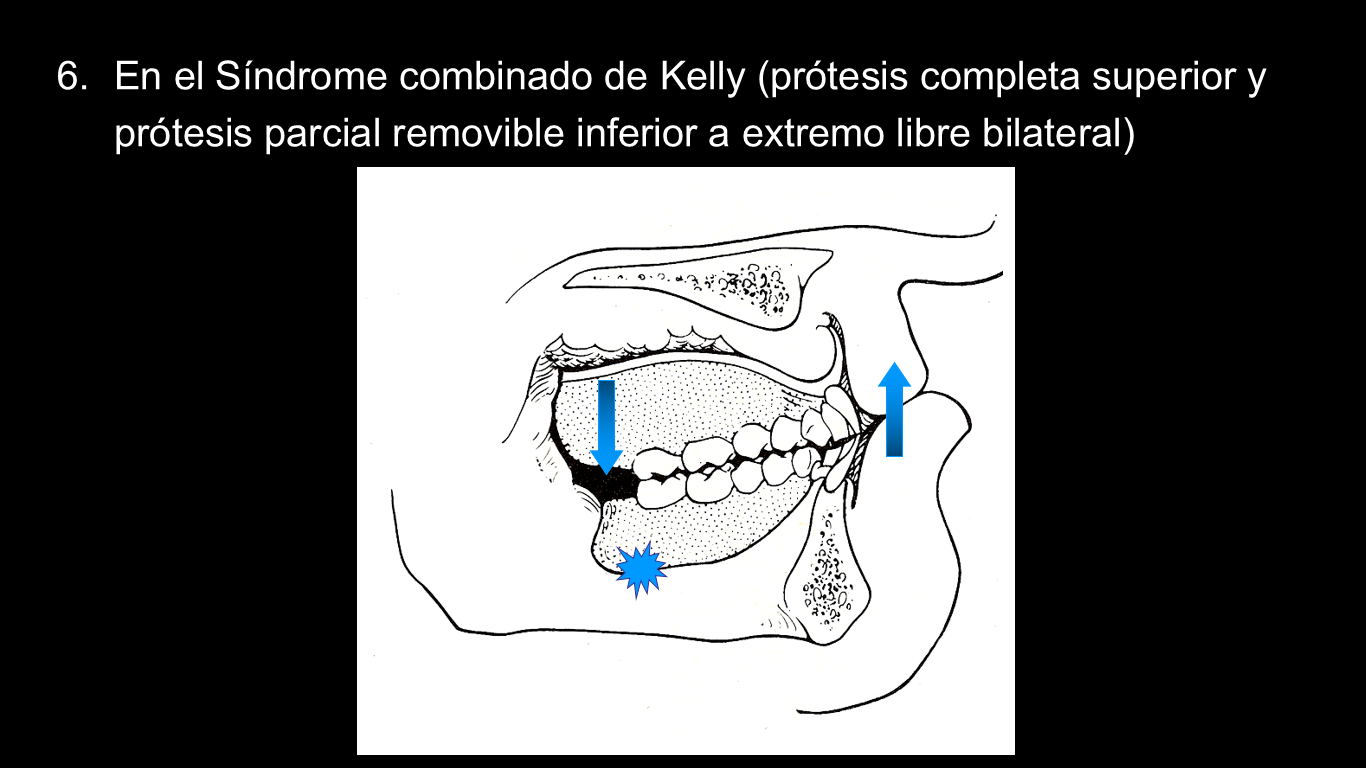
Este tipo de pacientes no es infrecuente en nuestras consultas: Un paciente portador de una prótesis completa maxilar y de una prótesis parcial removible mandibular a extremo libre bilateral. En estos casos se desarrolla el denominado Síndrome combinado de Kelly.
En él se desarrolla una progresiva reabsorción de la premaxila debido a la sobrecarga que ejercen los dientes anteroinferiores, lo que conlleva una progresiva intrusión de la prótesis completa en esa zona anterior (además queda un tejido blando grueso y con movilidad). La basculación consiguiente de la prótesis superior condiciona una hipertrofia mucosa de las tuberosidades como consecuencia de la presión negativa generada. A su vez, el descenso de la porción posterior de la prótesis completa lleva a una sobrecarga de los extremos libres con la consiguiente reabsorción de la cresta y a un aumento de la sobrecarga anterior, cerrándose el círculo vicioso.
En estos casos, el paciente suele venir principalmente porque nota molestias en la zona distal de las bases a extremo libre (a veces van acompañadas de molestias generadas por la presión del conector mayor sobre la encía lingual de los dientes anteroinferiores). Es importante conocer la biomecánica del problema para poder aplicar el tratamiento adecuado y en la secuencia correcta.
El procedimiento a seguir será el siguiente:
- Valorar la estabilidad y certificar la basculación de la PPR inferior. En este caso notaremos una basculación lateral que nos indicará la necesidad de un rebasado (el rebasado se hará más adelante).
- Valorar la estabilidad y certificar la basculación de la prótesis completa superior (el rebasado se hará más adelante).
- Retocar la oclusión a nivel de los dientes anteroinferiores ya que son los dientes que se han extruido. Esta maniobra no gusta al paciente ya que se retocan los únicos dientes que le quedan, pero éstos son los responsables de todo el problema y están en el origen de todo con su extrusión. La idea es llevar los bordes incisales de los dientes naturales al punto de partida, antes de que se iniciara su extrusión. Por otro lado, si en su lugar se retoca la oclusión en la prótesis completa a nivel anterior se producirá un aumento progresivo de la sobremordida (sin un aumento proporcional en el resalte) que conllevará una pérdida progresiva en la estabilidad de la misma por una guía anterior que actuará como interferencia incluso durante la masticación. Sin este ajuste oclusal no será posible rebasar la prótesis completa superior, ya que el rebase debe hacerse en boca cerrada y, por ello, la oclusión debe haberse ajustado antes. Es interesante ver como el paciente comprueba que a medida que ajustamos la oclusión a nivel de los dientes anteroinferiores empieza a desaparecer la molestia en los extremos libres inferiores (de hecho, el ajuste oclusal rompe el círculo vicioso).
- Se rebasará la PPR inferior, en boca abierta y apoyándonos en los topes.
- Se retocará la oclusión a nivel posterosuperior ya que los dientes posterosuperiores han descendido como consecuencia de la hipertrofia de la tuberosidad. El rebase ha resituado los dientes posteroinferiores en una posición más elevada (de hecho, la original). Por ello, todo el retoque oclusal que se realice ahora será a nivel de los dientes posterosuperiores. Insisto, debe hacerse el ajuste oclusal antes de rebasar la prótesis completa superior ya que el rebase debe hacerse en boca cerrada (la oclusión estabilizará la prótesis completa durante el rebasado).
- Se rebasará la prótesis completa superior en boca cerrada.
- Se revisará la oclusión.
7.En casos con prótesis completa superior y clase II de Kennedy mandibular (por contacto excesivo contralateral)
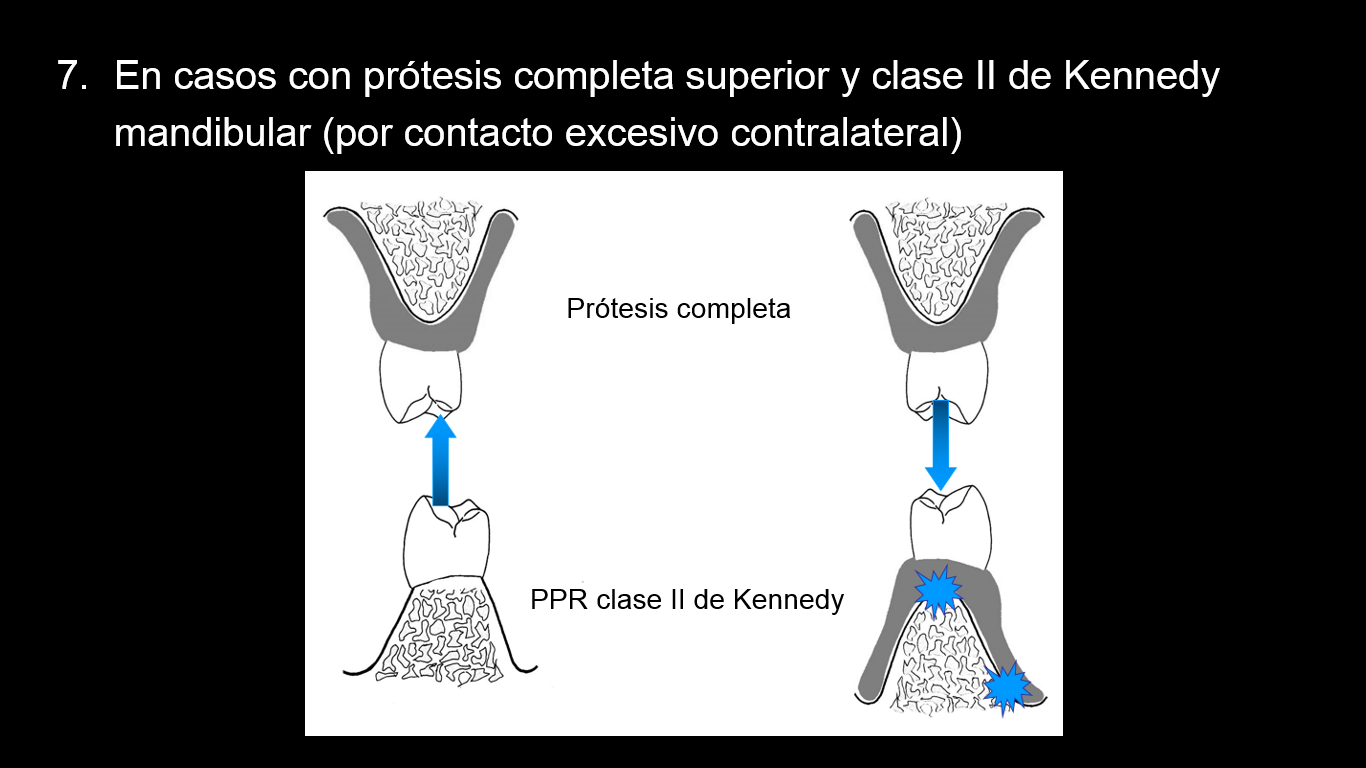
En este caso se produce una extrusión de los dientes posteroinferiores del cuarto cuadrante, lo que conlleva una intrusión de la prótesis completa a nivel del primer cuadrante, con la reabsorción de la cresta ósea consiguiente. A nivel del segundo cuadrante se manifiesta con un descenso de la prótesis completa de esa zona, con hipertrofia de la tuberosidad izquierda, y la sobrecarga del extremo libre de la PPR a nivel del tercer cuadrante. Esta sobrecarga en el tercer cuadrante dará lugar a una reabsorción de la cresta y la desadaptación de la base a extremo libre. Como ocurría en el Sindrome combinado de Kelly, la reabsorción de la cresta del tercer cuadrante aumenta el contacto entre primer y cuarto cuadrante con lo que se cierra el círculo vicioso.
La consecuencia de todo ello es que el paciente se queja de una molestia debajo de la base a extremo libre de la PPR inferior (a veces puede llegar a producir una úlcera). Es fundamental comprender la biomecánica del proceso ya que de lo contrario no se resolverá el problema. En ningún caso hay que retocar ni la base de la PPR a extremo libre y tampoco rebasaremos de entrada, sino que lo primero será ir al origen del problema, que es la extrusión de los dientes remanentes del cuarto cuadrante. El procedimiento a seguir será el siguiente:
- Valorar la estabilidad y certificar la basculación de la PPR inferior. En este caso notaremos una basculación lateral que nos indicará la necesidad de un rebasado (el rebasado se hará más adelante).
- Valorar la estabilidad y certificar la basculación de la prótesis completa superior. En este caso notaremos una basculación lateral que nos indicará la necesidad de un rebasado (el rebasado se hará más adelante).
- Retocar la oclusión a nivel del cuarto cuadrante, ya que son los dientes que se han extruido. Esta maniobra suele contrariar al paciente ya que se retocan los únicos dientes que le quedan, pero éstos son los responsables de todo el problema. La idea es llevar la cara oclusal de los dientes naturales al punto de partida, antes de que se iniciara su extrusión. Sin este primer paso no será posible rebasar la prótesis completa superior, ya que el rebase debe hacerse en boca cerrada y, por ello, la oclusión debe haberse ajustado antes. Es interesante ver como el paciente comprueba que a medida que ajustamos la oclusión a nivel del cuarto cuadrante empieza a desaparecer la molestia en la mucosa del tercer cuadrante (de hecho, el ajuste oclusal rompe el círculo vicioso).
- Se rebasará la PPR inferior, en boca abierta y apoyándonos en los topes.
- Se retocará la oclusión a nivel del segundo cuadrante ya que los dientes de este segundo cuadrante han descendido como consecuencia de la hipertrofia de la tuberosidad. Por ello, todo el retoque oclusal que se realice será a nivel de los dientes posterosuperiores del segundo cuadrante. Debe hacerse el ajuste oclusal antes de rebasar la prótesis completa superior ya que el rebase debe hacerse en boca cerrada (la oclusión estabilizará la prótesis completa durante el rebasado).
- Se rebasará la prótesis completa superior en boca cerrada.
- Se revisará la oclusión.
8.Por invadir el espacio de un frenillo mandibular
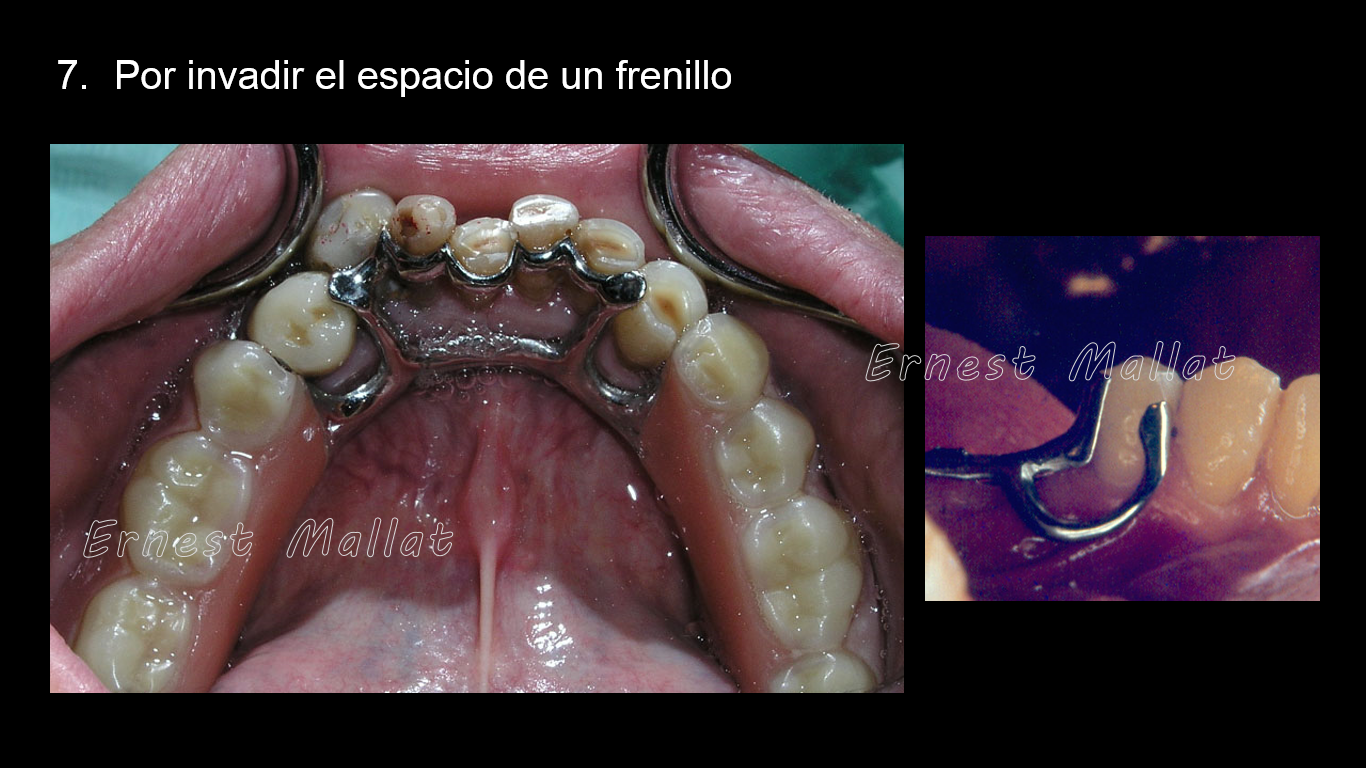
Siempre que un conector mayor o un gancho retentivo de la PPR se sitúen sobre un frenillo, se producirá una ulceración en el mismo a pesar de que los elementos metálicos estén extremadamente pulidos. Si tenemos una inserción alta del frenillo lingual y no nos cabe una barra lingual, el conector mayor de elección será una placa lingual. Siempre que haya un frenillo vestibular a la altura de un pilar, nos condicionará el tipo de gancho retentivo y su recorrido (en su recorrido no debe situarse sobre el frenillo. En la imagen de la derecha se observa como la parte horizontal del gancho a barra que se sitúa sobre el frenillo.
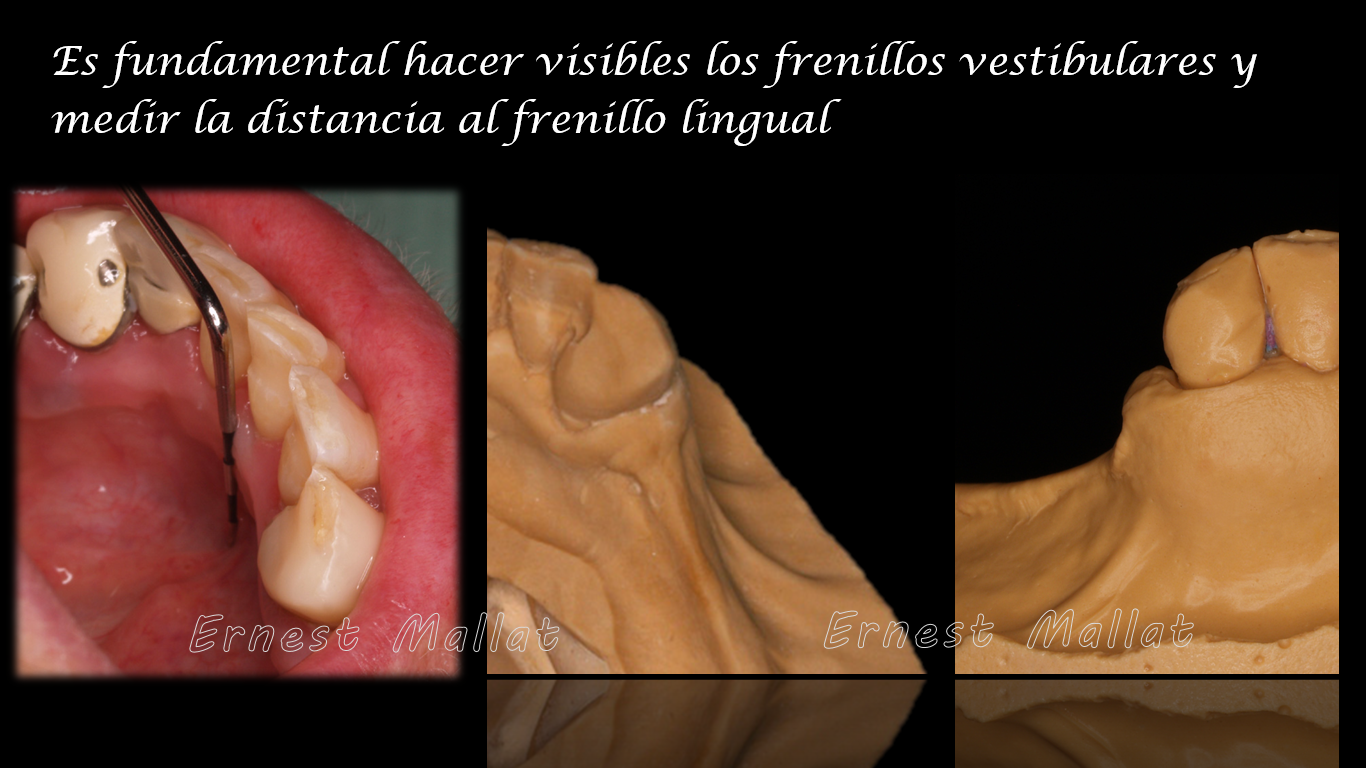
Para hacer visible el frenillo lingual le pediremos al paciente que vaya con la punta de la lengua a tocar el centro del paladar y mediremos la distancia entre la inserción del frenillo lingual y la encía marginal. El objetivo es determinar si nos va a caber una barra lingual (son necesarios 7-8mm de espacio entre ambas referencias) o, por el contrario, debemos optar por una placa lingual (cuando no dispongamos de esos 7-8mm). En el momento de la toma de impresiones le pediremos igualmente al paciente que vaya con la punta de la lengua a tocar el centro del paladar de manera que aparezca en la impresión la inserción del frenillo lingual.
En cuanto a los frenillos vestibulares, para hacerlos evidentes, deberemos traccionar de la mejilla y los labios antes y durante la toma de impresiones (es importante hacerlo también antes de la toma de impresiones para saber si están presentes y si su ubicación puede condicionar la elección del tipo de gancho retentivo).

Excelente manera de explicar ,y situaciones enboca que se ve muy a menudo muchas gracias por compartir su experiencia y conocimientos
Muchas gracias Mónica. Un saludo cordial